Article de la commission scientifique sur le système génital humain, son fonctionnement, les problèmes de ceux-ci, et l’endométriose.
1- ANATOMIE
Image ci-dessus de Wikicommons
A- Système génital féminin – organes internes :
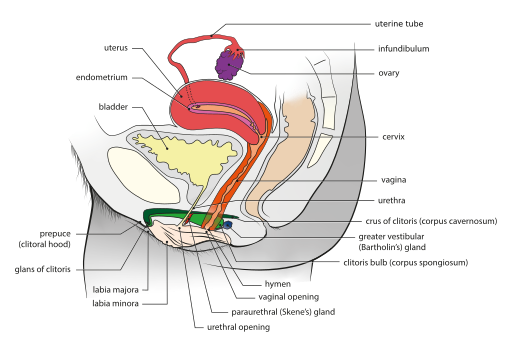
Image de Wikicommons https://commons.wikimedia.org/wiki/File:Female_genital_system_-_Sagittal_view.svg
- 1. Ovaires : 3 à 5 cm de hauteur / 2cm de large / 1cm d’épaisseur.
- Les ovaires sont formés de 2 tissus :
- Les cellules germinatives : endoderme (1er étage)
- La partie interstitielle : follicules, tissu conjonctif (3eme étage)
- Les ovaires font partie de la TRIADE DE LA CREATION
- 2. Les trompes de Fallope : conduit de 10 à 14 cm de long /3 cm de diamètre
- Une partie est dans le myomètre (1cm)
- L’isthme est situé dans le prolongement de la partie utérine (3cm).
- Le pavillon : c’est la partie la plus mobile en forme d’entonnoir. Il est bordé de 10 à 15 franges qui recouvrent l’ovaire permettant une meilleure réception de l’ovule lors de l’ovulation.
- 3. Utérus :
- Poche en forme de poire de 6 à 8 cm de long / 4 cm de large.
- (Pouvant aller jusqu’à 35cm en cas de grossesse)
- Il est antéfléchi selon un angle de 120°.
- L’utérus est formé de 2 tissus :
- Endomètre : muqueuse qui tapisse l’intérieur (1er étage)
- Myomètre : muscle utérin (3eme étage)
- Il existe un système d’attache, de suspension par des ligaments et des muscles pour éviter le prolapsus.
- Hypothèse : En cas de ptose : « je ne me sens pas soutenue »
- 4. Col utérin :
- 4eme étage : foyer central : « J’existe dans mon territoire, je suis choisie ».
- 5. Vagin :
- Canal cylindrique musculo-membraneux de 6 à 12 cm de long / 2à 6 cm de diamètre (4ème étage)
B – Système génital féminin – organe externe :
1-Vulve : avec les petites et grandes lèvres, elle protège le vagin.
C – Système génital masculin :
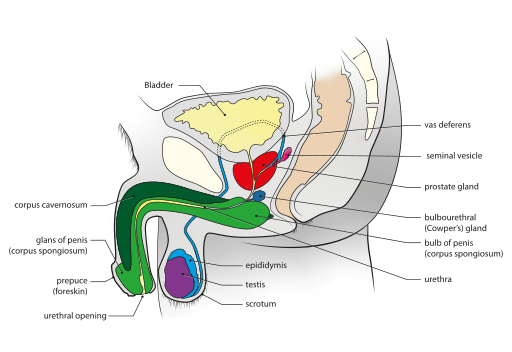
Image de Wikicommons https://commons.wikimedia.org/wiki/File:Male_genital_system_-_Sagittal_view.svg
- 1-Testicules :
- Au nombre de 2, se situent dans le scrotum (bourse).
- Elles sont formées de 2 tissus :
- Les cellules germinatives (1er étage)
- Le tissu interstitiel (3ème étage)
- 2 – Épididyme :
- Hypertrophie de la partie antérieure du canal de Wolff.
- Conserve et transporte les spermatozoïdes
- Assure la fin de la maturation des spermatozoïdes.
- 3 – Le canal déférent :
- Les spermatozoïdes passent dans ce canal jusqu’à la prostate
- 4 – Vésicule séminale : (4ème étage)
- Produit un liquide riche en fructose qui permet de nourrir les spermatozoïdes
- Stockage du sperme entre chaque éjaculation.
- 5 – Prostate : (1er étage)
- Produit le liquide prostatique (composition du sperme)
- Permet la survie, la maturation et la mobilité des spermatozoïdes.
- 6 – Corps caverneux et spongieux :
- Organes érectiles
2 – EMBRYOLOGIE : hormone AMH – anti müllerienne
Images de Pixabay superposées
- Les cellules germinales primordiales (PGC), issues de l’endoderme, sont les cellules à l’origine de gamètes : spermatozoïdes et ovules. Elles transmettent le patrimoine génétique à la génération suivante. La migration des PGC vers les crêtes génitales (ébauche des gonades) sont les mêmes chez les mâles et les femelles. Ces cellules sont bi- potentielles, c’est-à-dire qu’elles peuvent donner des ovocytes ou des spermatozoïdes.
- Les organes génitaux sont issus des canaux müllériens, dits paramésonéphriques, qui sont présents dans les embryons des deux sexes. Ces conduits sont formés de tissu provenant du mésoderme.
- La différenciation sexuelle du fœtus est sous la dépendance de l’hormone AMH : hormone anti müllérienne ou hormone de régression müllérienne.
- L’AMH est une protéine présente chez tous les êtres humains, mais ses fonctions et sa localisation sont différentes chez les hommes et chez les femmes. Elle a été découverte dans les années 1950 par le chercheur Alfred Jost.
- Présente dès les toutes premières semaines de la gestation, elle joue un rôle clé dans la formation des organes sexuels de l’enfant à naître. En effet, entre la 8ème et la 10ème semaine de grossesse.
- L’AMH est secrétée par les cellules de Sertoli dans les gonades (futurs testicules) des embryons masculins.
- ROLE DE AMH :
- Inhibition du développement des canaux de Müller :
- Chez les embryons mâles (XY), l ‘AMH inhibe le développement des canaux de Müller qui constituent l’ébauche de l’utérus, des trompes et d’une partie du vagin. En parallèle, les gonades sécrètent de la testostérone qui favorise la différenciation vers un appareil génital masculin (développement des canaux de Wolff).
- A contrario, chez les embryons femelles (XX), les canaux de Müller se développent en voies génitales féminines, en l’absence d’AMH.
- Après la naissance, l’AMH peut être décelée :
- Chez l’homme : elle est sécrétée de la vie utérine jusqu’à la puberté. Au cours de la vie adulte, elle reste exprimée dans le liquide séminal.
- Chez la femme : elle apparaît, après la naissance, sous l’action des cellules de la granulosa des follicules. Présente en quantité très faible, elle joue un rôle important dans la folliculogénèse : elle est un indicateur de la réserve folliculaire (ou réserve ovarienne), c’est à dire le nombre ovocyte donné.
- Recherche :
- Des travaux ont montré que les femmes touchées par le Syndrome des ovaires polykystiques (SPOK) présentent un taux plus élevé d’AMH : l’AMH freine la croissance des follicules, cela pourrait contribuer au fait qu’ils restent immatures. (Polarité masculine / féminine ?)
- Une altération des canaux de Müller provoquera une malformation de l’utérus, qu’il s’agisse d’un utérus didelphe, d’un utérus bicorné, d’une dysgénésie, etc. Ces malformations peuvent survenir en raison d’un problème à n’importe quelle étape de l’embryogenèse, soit dans la formation des canaux, soit dans l’union des canaux ou dans la réabsorption du septum qui les a séparés.
- La non régression des canaux de Muller chez un embryon masculin entraîne un syndrome des canaux de Müller persistants : présentant à la fois des organes génitaux externes masculins (scrotum et pénis) normaux et des organes génitaux internes féminins. L’enfant est intersexe.
3 – Transgenres

- Transgenre, dysphorie du genre
- En 2012, l’association américaine de psychiatrie a sorti « les troubles de l’identité » de la liste des maladies mentales.
- Je me suis renseignée sur les modalités administratives pour changer d’identité :
- Auparavant, pour changer de sexe, il fallait passer devant un tribunal : il y avait un jugement, il fallait suivre un protocole : être opéré, c’était irréversible.
- Une femme qui se sentait homme (apparence physique) devait consulter un psychiatre, un psychanalyste et prendre des traitements hormonaux pour changer son apparence.
- Aujourd’hui, aucune demande médicale, ni de traitement hormonal.
- Le changement de prénom se fait à la mairie. L’agent se base sur la « moquerie » à l’école, au boulot, au bled…
- « Est-ce qu’il ressemble à un garçon ? » ou inversement.
- S’il y a risque de moquerie, la demande est transférée au procureur qui examine l’incidence du changement de prénom (si le changement de sexe lui engendrerait des problèmes dans la société).
- Dans ce cas, il porte le jugement au tribunal. Il veille à l’intérêt légitime de la personne.
- Cette greffière reçoit environ 3 demandes par mois dans une ville de 120 000 habitants !
- Les personnes sont de plus en plus jeunes car la loi est simplifiée. Pour les mineurs, la demande est faite par les parents.
- Selon elle, ça devient une mode : « moi je ne veux pas être comme les autres, je ne veux pas être comme tout le monde »
- Elle se pose la question : et après ? dans 3/4 ans, ils pourront demander de revenir sur leur choix. Ce sont des jeunes qui sont perdus, poussés par l’association LGBT.
- Interrogation :
- Une femme qui devient un homme garde son utérus, elle n’a pas besoin d’être opérée. Donc cet homme peut accoucher puisqu’il n’y pas de traitement hormonal.
- Imaginez un couple où les 2 personnes ont changé de sexe : l’homme accouche, c’est sa femme qui a fait l’enfant.La question qui se pose : qui est le père, qui est la mère ?
- « ILS PEUVENT REVENIR EN ARRIERE »
- Auparavant, le changement de sexe était « une souffrance » : opération, traitement hormonal, c’était irréversible.
- Histoire vraie :
- Un homme a changé de sexe.
- Il est taillé comme un bûcheron, être une femme lui a porté préjudice, moquerie. Sa vie est pourrie. Il demande à revenir un homme, de changer de sexe. Il demande à garder son prénom pour ne pas perturber sa fille car elle a eu beaucoup de difficultés à l’appeler par son prénom de femme.
- L’affaire est en cours…
- Dans le futur, « Mr » et « Mme » vont disparaître.
- Pour nous en tant que décodeur, nous aurons peut-être en consultation la famille de ces jeunes. (Nous sommes dans un système, si l’un bouge, tout le monde bouge.)
- Leur questionnement : pourquoi ? Qu’est-ce que j’ai fait ou pas pour que mon enfant veuille changer de sexe ? (Culpabilité)
Nota: l’image d’en-tête est issue du site Pixabay.